¿Es la oxigenoterapia realmente eficaz en todo paciente con sospecha de Infarto Agudo de Miocardio?
Jose Antonio Sarmiento Torres, Graduado en Enfermería por la Universidad Rey Juan Carlos de Madrid, actualmente enfermero de UCI en el Hospital Universitario de Fuenlabrada, nos acerca a una terapia que muchas veces administramos sin dudarlo ante el paciente que acude al hospital con clínica de infarto agudo de miocardio:
LA OXIGENOTERAPIA ¿ siempre necesaria?
Reflexiona sobre ello en su Trabajo de Fin de Grado, y comparte la evidencia encontrada , no te la pierdas…
Durante más de 100 años la oxigenoterapia ha sido empleada de forma indiscriminada en todo paciente sospechoso de padecer un infarto agudo de miocardio (IAM), siendo parte del tratamiento de base junto con los antiagregantes plaquetarios, la morfina y los nitritos. Esta práctica tiene como objetivo prevenir o reducir la posible hipoxia secundaria a la obstrucción coronaria, mejorando así la oxigenación del tejido miocárdico. Además de la creencia de sus efectos positivos sobre el dolor y la mortalidad1.
Sin embargo no todos los pacientes que padecen un IAM presentan hipoxemia de forma sistemática por lo que la evidencia que sustenta esta práctica esta aun en el aire. Recientes estudios sugieren que esta intervención en pacientes normoxemicos podría aumentar el daño al miocardio, debido a la vasoconstricción coronaria e incremento de la tensión oxidativa1.
Pero… ¿Qué entendemos por IAM?
Antes de continuar y ahondar más en esta controversia convendría fijar los límites definitorios del IAM.
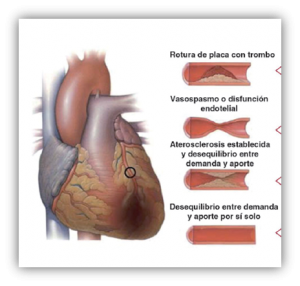
El infarto de miocardio (IAM) se engloba dentro de una entidad más amplia conocida como Síndrome Coronario Agudo (SCA) el cual, es un término genérico que se utiliza para designar un conjunto de trastornos íntimamente relacionados, en los cuales existe un desequilibrio entre el aporte de oxígeno y la demanda por parte del miocardio. Distinguimos dos modalidades de infarto:
- Con elevación del segmento ST ( SCACEST), infarto transmural.
- Sin elevación del segmento ST (SCASEST), infarto no Q o subendocárdico2.
En 1960, la Organización Mundial de la Salud (OMS) puso en marcha un proyecto para intentar acotar los términos definitorios de esta patología, pero en los años 70 esta definición había cambiado ya 5 veces3,4.
Actualmente nos enmarcamos dentro de lo que se conoce como tercera definición universal del IAM: “ Necrosis de miocardiocitos secundaria a un proceso de isquemia prolongada». Donde la muerte celular no ocurre de manera ipsofacta sino que tarda alrededor de 20 minutos en producirse ,y, las lesiones producidas por la misma pueden ser detectadas en un examen macroscópico o microscópico horas más tarde3,4.
La necrosis completa de las células miocárdicas requiere entre 2 y 4 horas, debido a ciertos factores como la existencia de circulación colateral isquémica, oclusión arterial continua o intermitente, la sensibilidad de los miocitos a la isquemia o la demanda de oxígeno y nutrientes3.
La evidencia a lo largo de la historia…
Si echamos la vista atrás la administración rutinaria de oxigeno no es una intervención moderna sino que lleva más de 100 años como tratamiento rutinario de elección en el IAM, complicado o no, desde su primer uso descrito en el año 1900 por Steele5.
A lo largo de la historia esta práctica ha sido mantenida, sustentándose bajo una evidencia que en los últimos años se ha puesto a examen, puesto que recientes estudios establecen que la evidencia real que existe podría ser limitada.
Cuatro eventos sentaron las bases y se erigieron como pilares de la administración rutinaria de oxígeno en el IAM:
- Resultados positivos hallados en modelos animales.
Estos datos sugerían que la aplicación de esta terapia aumentaba el aporte de oxigeno tisular a la zona diezmada y de esta forma reducía el tamaño del infarto6. Maroko et al1,7,8 indicó que con fracciones de oxigeno inhalado del 40% era capaz de reducir la extensión de la lesión isquémica demostrado a través de variaciones en el segmento ST, biomarcadores cardiacos (CPK) y lesión isquémica evaluada con histología, todo ello en modelos caninos1,7,8.
Sin embargo, no todas las réplicas de este estudio obtuvieron los mismos resultados como explican Wijesinghe et al 6. La capacidad de extrapolar los resultados obtenidos en los modelos animales y aplicarlos en humanos resultó limitada, principalmente por:
- las diferencias existentes en la anatomía coronaria
- el hecho de utilizar un grupo animal con un sistema circulatorio sin daños, mientras que la mayoría de los pacientes con IAM presentaron daños previos en el tejido miocárdico
- la administración de oxígeno hiperbárico a los animales en estudio, no comparable a las condiciones reales en humanos con oxígeno normobárico6.
- Reducción de la lesión isquémica en pacientes tratados con alto flujo.
Con esto nos referimos al estudio de Madias 1,9, publicado en el año 1976. En él, sugirieron que la oxigenoterapia era capaz de reducir la lesión isquémica en pacientes que experimentaban un infarto de miocardio, basándose en las variaciones del segmento ST obtenidas a través de electrocardiografía. Desafortunadamente, limitaciones en la metodología hicieron que la evidencia del estudio fuese de carácter moderado1,9.
- Desaturación como complicación frecuente en las primeras fases del IAM.
La desaturación durante la fase aguda del IAM, como complicación del mismo, es una de las creencias más arraigadas en relación a su evolución en las primeras horas. Según parecía la hipoxemia arterial era un evento que parecían presentar muchos pacientes en las primeras horas tras sufrir un infarto. Los niveles bajos de oxígeno en sangre se relacionaban con una mayor predisposición a sufrir diversos tipos de arritmias letales10,11.
Sin embargo en el año 2004 se demostró que la desaturación importante dentro de las primeras horas de evolución del infarto no complicado es infrecuente. Los enfermos que la padecen suelen tener un perfil clínico de mayor gravedad. En ausencia de factores predictores es muy poco probable la presencia de desaturación importante (SpO2 <90%)10.
Por lo tanto aquellos paciente con clase Killip I al ingreso es poco probable que desarrollen un evento de desaturación severa10.
- Aumento de la oxigenación del tejido isquémico.
Según esta corriente podemos mejorar la oxigenación del tejido perilesional así como reducir la extensión del infarto si aumentamos la presión arterial de oxígeno6,9,11-14,. Si aceptamos esta teoría como válida parece lógico y razonable que se haya estado manteniendo esta práctica durante tantos años.
No obstante durante la segunda mitad del siglo XX surgieron varios estudios que ponían en seria duda esta creencia. Entre ellos:
- Sukulmanchantra15 et al demostraron que en pacientes con IAM y saturación de oxigeno >90% un incremento de la concentración de oxígeno inhalado, no conlleva de forma subsiguiente un aumento del transporte de oxígeno al tejido miocárdico. Esto se debe a la disminución del GC y el flujo sanguíneo coronario y al aumento de las resistencias vasculares coronarias.
- Poco después Neill16 demostró que en los pacientes con cardiopatías isquémicas los metabolitos anaerobios, indicadores de isquemia, solo aparecían cuando los niveles de saturación oscilaban entre 70-85%. En sujetos sanos no aparecían cambios significativos hasta que no existían valores cercanos al 50%. Confirmaban por tanto la hipótesis de Sukulmanchantra. La hiperoxia no incrementa la disponibilidad de oxígeno en el tejido miocárdico, ni tiene la capacidad de revertir las situaciones de isquemia.
Entonces… ¿Vale la pena correr el riesgo?
Los estudios que van saliendo a la luz desde hace ya tiempo están respondiendo con un NO tajante a esta pregunta. La administración rutinaria de oxígeno en paciente con IAM no complicado puede, aparte de no reportar efectos beneficiosos, suponer un riesgo para el paciente a provocar una disminución en el flujo sanguíneo coronario empeorando así la situación de isquemia.
Russek et al17 en 1950 fue el primero en contraindicar la administración rutinario ya que podía ser perjudicial y empeorar el pronóstico de la persona.
Estos datos fueron corroborados por estudios posteriores . Destacamos en este punto los estudios de Bourassa18 et al, los cuales evidenciaron que el uso de oxígeno a alto flujo puede reducir el flujo sanguíneo coronario lo suficiente como para causar isquemia en pacientes con enfermedad arterial coronaria severa. Resultados similares a los obtenidos por Ganz19 el cual determinó que la administración aguda de oxigeno podría provocar un incremento de la presión sanguínea y una disminución del GC, frecuencia cardiaca y consumo de oxígeno por parte del miocardio.
¿Y cómo es esto posible?
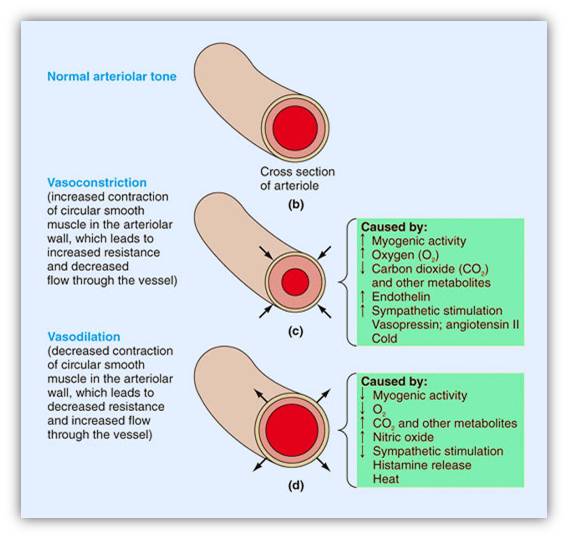
El oxígeno es una sustancia vasoactiva y como tal es capaz de inducir estados de vasoconstricción.
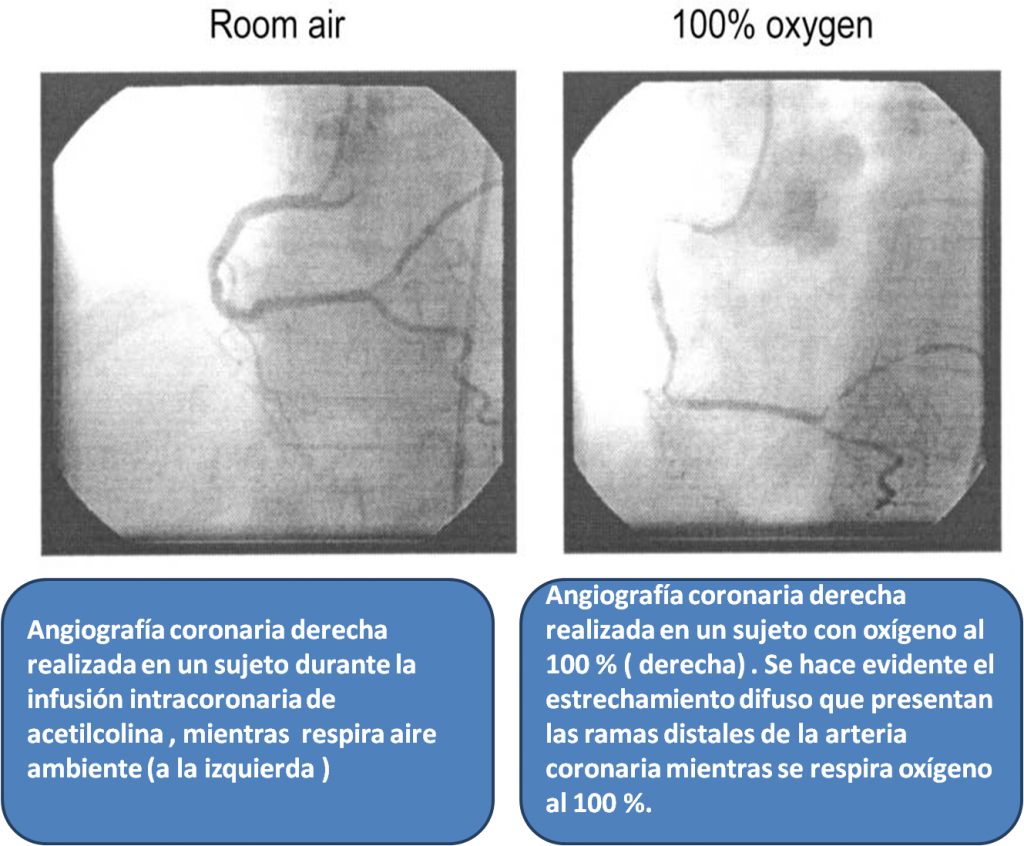
Importantes fueron las aportaciones realizadas por Mc Nulty20 en el año 2007, confirmando que la administración de oxigeno suplementario en pacientes con IAM no complicado se asocia a un descenso del flujo sanguíneo coronario y su velocidad (disminución provocada por un aumento de las resistencias vasculares coronarias).
Sin embargo, los cambios hemodinámicos no se asociaron a una disminución del diámetro de las principales arterias coronarias. Por tanto la acción vasoactiva del oxígeno debía producirse a nivel de la microcirculación20.
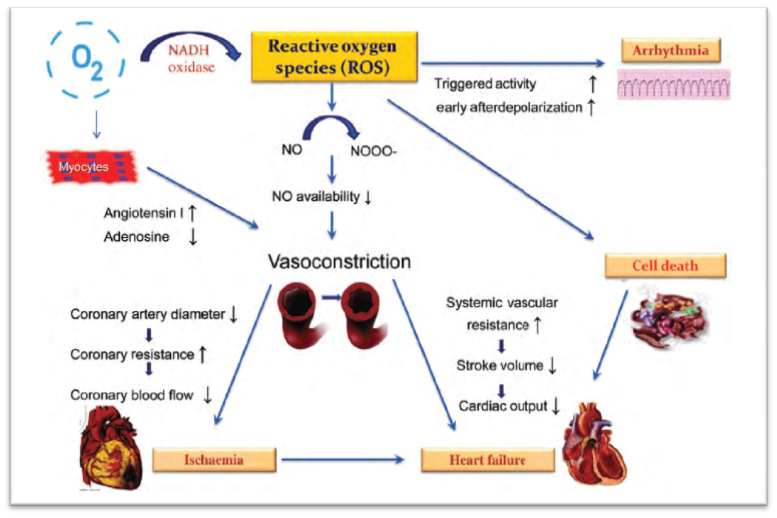
A la vez lanzó la hipótesis según la cual las Especias Reactivas de Oxigeno (ERO) y su formación patológica podrían intervenir en la regulación del tono coronario e influir en las manifestaciones clínicas del IAM. Estableciendo por tanto que la regulación del tono coronario está reglada por factores oxidantes y antioxidantes20.
La exposición de estos pacientes a estresores oxidantes (hiperoxia) sería el mecanismo responsable del aumento de las resistencias vasculares a nivel de microcirculación y , de la disminución del flujo sanguíneo coronario, empeorando el pronóstico 20.
A la hora de valorar los efectos hemodinámicos sistémicos no encontramos una unificación clara de criterios. No obstante, ciertos autores establecen que en pacientes normoxémicos la oxigenoterapia cursa con disminución del GC y del volumen sistólico de eyección (VSE)1,6,9.
Otro posible efecto adverso sería el aumento del daño por reperfusión, debido al incremento de los radicales libres de oxígeno. A esto, se suma la vasoconstricción coronaria producida por el aporte de oxigeno extra, asociándose con un mayor riesgo de trombosis del stent8,12.
Aire vs Oxigeno
Los principales ensayos clínicos que evalúan esta práctica recurren a la comparativa entre el oxígeno y la inhalación de aire ambiental. Cuatro de ellos tienen un diseño aceptable pare ser considerados con evidencia científica.
- JM Rawles y ACF Kenmure (1976)11.
Publicado en el año 1976, fue un referente para publicaciones posteriores por ser el primer ensayo doble ciego que establecía una comparativa real entre la administración de oxigeno suplementario y la inhalación de aire ambiental11.
A la hora de evaluar los resultados, el oxigeno no se mostró eficaz en la reducción de la tasa de mortalidad, uso de analgésicos, mejoría en la función ventricular izquierda o incidencia de arritmias, incluso hubo una mayor incidencia de taquicardia sinusal en el grupo tratado con oxígeno11.
- Wilson and Channer (1997)1,6.
Su objetivo fue documentar la aparición de la hipoxemia en estos pacientes con IAM y el efecto del oxígeno suplementario.
Al igual que en el estudio Rawles11 la administración de oxigeno no supuso una reducción en la aparición arritmias, alteraciones del ST o el uso de opiáceos. Si se remarca una elevada prevalencia de hipoxemia severa en el grupo que recibió aire1,6.
Como conclusión,consideraron innecesaria la administración rutinaria de oxígeno a todos los pacientes, sólo en casos de hipoxemia se recomendaba la administración de oxigeno guiado por pulsioximetría1,6,22.
Ambos estudios se realizaron previos a la era de la reperfusión y antes del uso estandarizado de medicamentos como los beta bloqueantes, el ácido acetil salicílico, IECAS o antiplaquetarios modernos22.
- Ukholkina (2005)21.
En 2005 Ukholkina et al lanzaron un ensayo en el cual pretendían evaluar los efectos de la administración de oxígeno a alto flujo (3-6 l/min) con concentraciones del 30-40% con respecto al uso de aire ambiental21.
Los pacientes tratados con oxígeno cursaron con complicaciones clínicas más severas. Un mayor porcentaje evolucionaron a una clase de Killip superior y se incrementó significativamente el tiempo de reperfusión (+ 41 min). A su vez los tratados con aire presentaron complicaciones sobre todo al evaluar el tamaño del infarto. Estos resultados son muy limitados debido a que las técnicas de medición utilizadas fueron poco fiables21.
- D Stub (2015)22.
D Stub establece que la administración de oxigeno suplementario en SCACEST sin hipoxemia puede llevar a incrementar el daño al miocardio, evidenciado con aumento de los niveles de encimas cardiacas. Acrecienta la tasa de reinfartos y la de arritmias cardiacas. Además se asocia con una acentuación de la zona lesionada evaluada a los 6 meses22.
¿Qué nos dicen las Guías de Práctica Clínica (GPC)?
Las guías de práctica clínica (GPC) se ven sometidas a contantes cambios y evolucionan con la aparición de nuevas evidencias.
En el tema de la oxigenoterapia en el IAM no ha sido diferente. Han existido varias corrientes las cuales han formulados sus recomendaciones a lo largo de la historia.
Actualmente los criterios adecuados de administración a través de las recomendaciones dadas por las principales guías internacionales:
ACC/AHA 201523:
- Mantiene las recomendaciones dadas en el año 2010 recomendando el uso de oxigeno solo en pacientes con hipoxia (Sat O2 <94%) o situación de distrés respiratorio, insuficiencia cardiaca o shock.
- Por otro lado plantea suspender la terapia del oxígeno suplementario en pacientes normoxémicos.
ESC 201524: Se recomienda el uso de oxigenoterapia solo en situaciones de hipoxia (Sat O2 <90%) o en pacientes con distrés respiratorio.
ERC 20152: Solo se recomienda la utilización de oxigeno suplementario en situaciones de hipoxia, disnea o insuficiencia cardiaca.
————-
- Kones R. Oxygen therapy for acute myocardial infarction—then and now. A century of uncertainty. Am J Med. 2011;124(11):1000-5.
- Monsieurs K. Recomendaciones para la Resucitación 2015 del Consejo Europeo de Resucitación (ERC).
- Thygesen K, Alpert JS, Jaffe AS, Simoons ML, Chaitman BR, White HD. Documento de consenso de expertos. Tercera definición universal del infarto de miocardio. Rev Esp Cardiol. 2013;66(02):132-.
- Bazzino Ó. Tercera definición universal de infarto de miocardio: Implicancias en la práctica clínica. Rev Urug Cardiol. 2013;28(3):403-11.
- Steele C. Severe angina pectoris relieved by oxygen inhalations. BMJ. 1900;2:1568.
- Wijesinghe M, Perrin K, Ranchord A, Simmonds M, Weatherall M, Beasley R. Routine use of oxygen in the treatment of myocardial infarction: systematic review. Heart. 2009 Mar;95(3):198-202.
- Stub D, Smith K, Bernard S, Bray JE, Stephenson M, Cameron P, et al. A randomized controlled trial of oxygen therapy in acute myocardial infarction Air Verses Oxygen In myocarDial infarction study (AVOID Study). Am Heart J. 2012;163(3):339,345. e1.
- Shuvy M, Atar D, Gabriel Steg P, Halvorsen S, Jolly S, Yusuf S, et al. Oxygen therapy in acute coronary syndrome: are the benefits worth the risk? Eur Heart J. 2013 Jun;34(22):1630-5.
- Beasley R, Aldington S, Weatherall M, Robinson G, McHaffie D. Oxygen therapy in myocardial infarction: an historical perspective. J R Soc Med. 2007 Mar;100(3):130-3.
- García MA, Rosero MA, Clemente R, Ruano M. Frecuencia de la desaturación de oxígeno en el infarto agudo de miocardio. Factores predictores. Medicina intensiva. 2004;28(5):250-5.
- Rawles JM, Kenmure AC. Controlled trial of oxygen in uncomplicated myocardial infarction. Br Med J. 1976 May 8;1(6018):1121-3.
- Nikolaou NI, Christou AH, Patsilinakos SP. Should All Patients with an Acute Coronary Syndrome Be Treated with Oxygen? Time to Reconsider the Evidence and Current Practice. Hellenic J Cardiol. 2012;53:329-30.
- Stub D, Smith K, Bernard S, Bray JE, Stephenson M, Cameron P, et al. A randomized controlled trial of oxygen therapy in acute myocardial infarction Air Verses Oxygen In myocarDial infarction study (AVOID Study). Am Heart J. 2012;163(3):339,345. e1.
- Caldeira D, Vaz-Carneiro A, Costa J. Cochrane Corner: What is the clinical impact of oxygen therapy for acute myocardial infarction? Evaluation of a Cochrane systematic review. Rev Port Cardiol. 2014;33(10).
- Sukumalchantra Y, Levy S, Danzig R, Rubins S, Alpern H, Swan HJC. Correcting arterial hypoxemia by oxygen therapy in patients with acute myocardial infarction. Am J Cardiol 1969;24:838–52.
- Neill WA. Effects of arterial hypoxemia and hyperoxia on oxygen availability for myocardial metabolism: patients with and without coronary heart disease. Am J Cardiol 1969;24:166–71.
- Russek HI, Regan FD, Naegele CF. One hundred percent oxygen in the treatment of acute myocardial infarction and severe angina pectoris. JAMA 1950;144:373–5.
- Bourassa MG, Campeau L, Bois MA, Rico O. The effects of inhalation of 100 per cent oxygen on myocardial lactate metabolism in coronary heart disease. Am J Cardiol 1969;24:172–7.
- Ganz W, Donoso R, Marcus H, Swan HJ. Coronary hemodynamics and myocardial oxygen metabolism during oxygen breathing in patients with and without coronary artery disease. Circulation. 1972; 45(4):763-768.
- McNulty PH, Robertson BJ, Tulli MA, Hess J, Harach LA, Scott S, et al. Effect of hyperoxia and vitamin C on coronary blood flow in patients with ischemic heart disease. J Appl Physiol (1985). 2007 May;102(5):2040-5.
- Cabello JB, Burls A, Emparanza JI, Bayliss S, Quinn T. Oxygen therapy for acute myocardial infarction. Cochrane Database of Systematic Reviews 2013, Issue 8. Art. No.: CD007160. DOI: 10.1002/14651858.CD007160.pub3.
- Stub D, Smith K, Bernard S, Nehme Z, Stephenson M, Bray JE, et al. Air Versus Oxygen in ST-Segment-Elevation Myocardial Infarction. Circulation. 2015 Jun 16;131(24):2143-50.
- O’Connor RE, Al Ali AS, Brady WJ, Ghaemmaghami CA, Menon V, Welsford M, et al. Part 9: Acute Coronary Syndromes: 2015 American Heart Association Guidelines Update for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2015 Nov 3;132(18 Suppl 2):S483-500.
- Roffi M, Patrono C, Collet JP, Mueller C, Valgimigli M, Andreotti F, et al. 2015 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: Task Force for the Management of Acute Coronary Syndromes in Patients Presenting without Persistent ST-Segment Elevation of the European Society of Cardiology (ESC). Eur Heart J. 2016 Jan 14;37(3):267-315.

Un gran trabajo de fin de Grado. Buen artículo. Gracias Tony.