Antieméticos, lo que hay que saber.
Son fármacos que se usan para el tratamiento de los vómitos, los neurotransmisores que actúan en las áreas cerebrales que controlan el vómito son la serotonina y la dopamina principalmente pero también se encuentran la acetilcolina, noradrenalina e histamina. Por este motivo actúan bloqueando los receptores de estos neurotransmisores.
- Bloqueadores de receptores domaminérgicos D2: metoclopramida, cleboprida, domperidona favorece el vaciamiento gástrico aumentando la motilidad del estómago e intestino (procinético) y son antagonistas de 5-HT3 (bloquean los receptores de serotonina) bloqueando la respuesta ante la activación del centro del vómito. Actuando sobre el tracto gastrointestinal y a nivel cerebral.
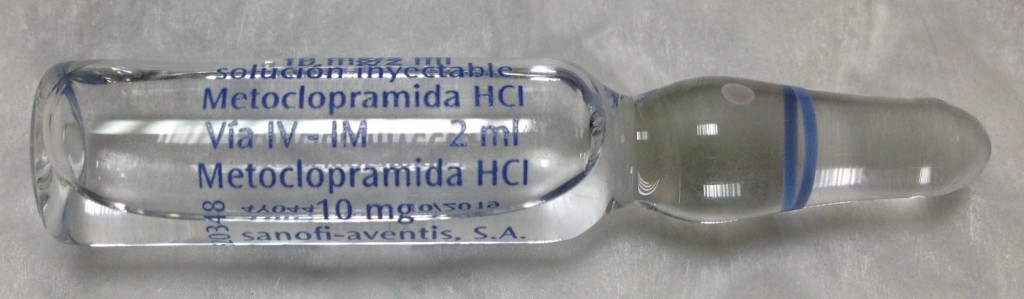
Metoclopramida: Se presenta en ampolla de 10mg/2ml que se puede administrar en bolo con 8ml ssf para dosis no superiores a 10mg en 1-2 minutos, para dosis superiores se debe diluir en 50ml de SSF o SG5% en al menos 15 minutos. En caso de administrar comprimidos VO se recomienda dar 30 minutos antes de las comidas y antes de dormir. Se debe respetar el intervalo de al menos 6 horas entre cada administración de metoclopramida, especificado, incluso en caso de vómito y rechazo de la dosis, para evitar la sobredosis.
Nota: Una rápida administración IV se asocia con una sensación fugaz pero intensa de ansiedad e inquietud seguida de somnolencia.
Puede causar síntomas extrapiramidales (1%-25%), por lo general se manifiestan como reacciones distónicas agudas dentro de las primeras 24 a 48 horas de uso a la dosis usual para adultos (30 a 40 mg / día).
El riesgo de estas reacciones se incrementa a dosis superiores, y en pacientes pediátricos y adultos <30 años de edad.
Los síntomas pueden incluir movimientos involuntarios de las extremidades, muecas faciales, tortícolis, crisis oculógiras (rotación de los globos oculares), protrusión rítmica de la lengua, tipo bulbar discurso, trismo. También puede aparecer raramente estridor y disnea (debido a laringo-espasmo).
Los síntomas de distonía pueden manejarse con difenhidramina.
Se puede administrar metoclopramida en Y con:
Compatible: ciprofloxacino, cisatracurio, fentanilo, fluconazol, granisetron, heparina, levofloxacino, linezolid, meropenem, morfina, ondansetron, piperacillin/tazobactam, remifentanilo, insulina (regular).
Se puede combinar en el mismo suero con dexametasona, fentanilo, sulfato de magnesio, metilprednisolona, midazolam, morfina, ondansetron, ranitidina, escopolamina.
Incompatible: cefepime, furosemida, pantoprazol, droperidol, bicarbonato, gluconato cálcico.
Combinar metoclopramida con anticolinérgicos y derivados de la morfina genera un antagonismo mutuo que disminuye la motilidad del tracto digestivo.
- Bloqueadores de receptores serotoninérgicos 5-HT3: granisetrón, ondansetron, tropisetrón. Algunos medicamentos o la radioterapia pueden provocar la liberación de serotonina en el intestino y ésta activar el centro del vómito, este grupo de fármacos bloquea este proceso (antagonistas 5-HT3). Su acción farmacológica fundamental es la capacidad para evitar las náuseas y vómitos inducidos por quimioterápicos o por la radiación.
Ondansetron: Se presenta en ampollas de 4mg/2ml y 8mg/4ml, se puede diluir en SSF y SG5%, se administra diluido a pasar entre 15-30 minutos o en bolo en no menos de 30 segundos, preferiblemente entre 2-5 minutos.
La dosis dependerá del origen de las náuseas, en caso de ser inducidas por quimioterapia se recomiendo administrar 8mg en 15 minutos unos 30 minutos antes de administra la quimioterapia para prevenirlas. En caso de cirugía se recomiendan 4mg junto con la inducción anestésica.
Las reacciones adversas más frecuentes son dolor de cabeza (17%) y estreñimiento (6-11%).
Se puede administrar en Y con: Amikacina, azitromicina, cefazolina, cefotaxima, ceftazidima, cefuroxima, clorpromacina, cisatracurio, clindamicina, dexametasona, dopamina, famotidina, fluconazol, gentamicina, haloperidol, heparina, hidrocortisona, hidromorfona, linezolid, sulfato de magnesio, manitol, mesna, metoclopramida, morfina, piperacillin/tazobactam, cloruro potásico, ranitidina, remifentanilo, vancomicina.
Incompatible: Aciclovir, amfotericina B, ampicilina, cefepime, furosemida, metilprednisolona, pemetrexed, bicarbonato.
La combinación de ondansetron o antagonistas 5-HT3 con tramadol reduce su efecto analgésico.
- Otros antieméticos:
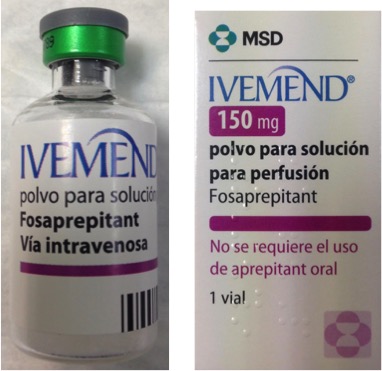
Ivemend® (Aprepitant): Indicado para la prevención de las náuseas y los vómitos asociados a quimioterapia, se presenta en vial con polvo en solución para reconstituir.
Se administra como parte de un tratamiento combinado administrándose junto con un corticosteroide y un antagonista 5-HT3
La dosis recomendada es de 150 mg administrada mediante perfusión durante 20-30 minutos, iniciada aproximadamente 30 minutos antes de la quimioterapia.
Reacciones de la administración y en el lugar de la perfusión: IVEMEND no se debe administrar como una inyección intravenosa rápida, sino que siempre se debe diluir y administrar como una perfusión intravenosa lenta (20-30 min). IVEMEND no se debe administrar ni por vía intramuscular ni por vía subcutánea. Para las dosis más altas se han observado casos de trombosis leves en el lugar de la inyección. Si aparecen signos o síntomas de irritación local, se debe finalizar la inyección o perfusión y a continuación reiniciarla en otra vena.
Antes de su uso debe conservarse en nevera entre 2oC y 8oC, después de la reconstitución y dilución, se ha demostrado la estabilidad en uso química y física durante 24 horas a 25oC.
Preparación de IVEMEND 150 mg para administración intravenosa:
- Inyectar 5 ml de SSF 0,9 % dentro del vial, asegurar que se añade al vial a lo largo de la pared del mismo para evitar que se forme espuma. Mover el vial cuidadosamente y evitar agitar o sacudir el vial.
Diluir a una concentración 1mg/ml añadiendo a 145 ml de SSF para obtener un volumen total de 150 ml. Invertir delicadamente la bolsa 2-3 veces.
Bibliografía:
- Castells Molina S, Hernández Pérez M. Farmacología en enfermería. Madrid, [etc.]: Elsevier; 2007.
- Villa Alcazar LF. Medimecum: guía de terapia farmacológica. [S.l.]: Adis; 2014.
- Gahart BL, Nazareno AR. 2015 intravenous medications: a handbook for nurses and health professionals [Internet]. 2015 [cited 2015 Aug 16]. Available from: https://www.clinicalkey.com/dura/browse/bookChapter/3-s2.0-C20100686779
- Agencia Española de Medicamentos y Productos Sanitarios.


Alguna ventaja comparativa de Granisetron vs Ondansetron ,??
Las nauseas producidas con fentanilo se tratan con ondasetron? Es compatible?
Buenisimo el post, muy practico para tenerlo en cuenta en nuestro trabajo profesional como Enfermeras. No dejen de realizar este tipo de publicaciones y amplien a otros farmacos.
Muchas gracias.
Cuidar el vocabulario! No se dice tratamiento para el vomito! Se dice tratamiento para emesis y nauseas. Porque si yo le respondo a mi profesora que se utiliza para tratamiento de vomitos casi que me hecha de la escuela.
Muchas gracias muy buena información.
El antiemético de los opioides es el haloperidol.
El procinetico mas potente que un efecto superior de un 20% mas que la metoclopramida es la eritromocina intravenosa. La cual lleva dos años como procinetico de primera elección sin efectos extrapiramidales ni demas .
Un saludo
Gracias
Fantástico post.
Gracias.
Magnifico post, simple pero muy visual y claro. Estava leyendo el post con la finalidad de encontrar my gran duda entre dos antihemeticos pero creo que no me la resolviste, o no lo e sabido mirar. Haber que puedes hacer…Que diferencia directa existe entre ondasetron y metoclopramida??
Muchas gracias por tu comentario, la diferencia entre metoclopradida y ondansetron son varias, el mecanismo de acción es diferente, miestras la metoclopramida aumenta la motilidad (procinético) vaciando el contenido del estómago el ondansetron actúa en el centro del vómito (no es procinético).
Otra diferencia son los efectos secundarios, te pongo un ejempo, cuando administramos morfina es muy frecuente que tengan náuseas y nos pauten metoclopramida, al combinar ambos fármacos se potencias los efectos secundarios gastrointestinales de la morfina, potenciando el estreñimiento.
En el caso del ondansetron su combinación con tramadol, reduce el efecto analgésico de este.
Cada uno tiene ventajas e inconvenientes.