PROYECTO UCI SIN PAREDES
Federico Gordo Vidal .
Servicio de Medicina Intensiva Hospital Universitario del Henares (Coslada-Madrid)
Profesor asociado Grado de Medicina Universidad Francisco de Vitoria (Madrid)
Ana Abella Álvarez.
Servicio de Medicina Intensiva Hospital Universitario del Henares (Coslada-Madrid)
El modelo “UCI sin paredes” que hemos implantado en el Hospital Universitario del Henares, consiste realmente en el desarrollo de un plan de negocio o modelo de atención para la gestión de la seguridad del paciente crítico o potencialmente crítico en todo el hospital basado en tres pilares fundamentales:
1) La colaboración entre los diferentes servicios y profesionales dedicados a la atención de los pacientes.
2) Tener al paciente y su familia realmente en el centro de atención del sistema sanitario.
3) Uso eficaz y eficiente de la tecnología tanto informática como de monitorización.
El término plan de negocio a veces es difícil de casar en temas sanitarios, sin embargo es fundamental en la medicina del siglo XXI hacer una planificación adecuada de los recursos disponibles y de los beneficios (no solo económicos) que se quieren conseguir. Así, el modelo UCI sin paredes, tiene como objetivo el mejorar la seguridad del paciente potencialmente crítico durante todo el período de hospitalización intentando mejorar tanto la eficacia como la eficiencia del sistema creando el “proceso del paciente crítico” en todo el entorno hospitalario.
Antecedentes y bases del modelo de atención:
Las UCI son un recurso con una demanda creciente y que conlleva un gasto sanitario elevado. A modo de ejemplo, en Estados Unidos, se considera que más de la mitad de la población ingresará en un UCI a lo largo de su vida y un porcentaje fallecerá en estas unidades consumiendo entre 0,5 y 1% del producto interior bruto del país. Cuando no existe disponibilidad suficiente de camas de UCI lo que ocurre es que los pacientes no pueden ingresar, se produce un retraso del ingreso e incluso puede ser necesario dar altas precoces para liberar camas en la unidad lo que conlleva un mayor riesgo de reingreso. Todas estas circunstancias se asocian con un incremento de riesgo y peor pronóstico de los pacientes además de un aumento de los costes asociados a la necesidad de empleo de técnicas de soporte más complejas por mayor gravedad, tiempo de ingreso en UCI y estancia hospitalaria además se asocia a una mayor mortalidad tanto en UCI como hospitalaria.
Cuando nos centramos en el paciente que tras su alta de la unidad, por empeoramiento clínico precisa de reingreso en la misma, la mortalidad en UCI se multiplica por 4 y la estancia hospitalaria por 2,5. Además de tener disponibilidad de camas para el paciente grave se debe tener una previsión de camas de UCI disponibles para pacientes quirúrgicos de alto riesgo que se beneficien de un ingreso programado en unidades de estas características porque puede condicionar un mejor pronóstico también en estos pacientes.
A pesar del concepto de que el paciente grave es el que se encuentra ingresado en la UCI hay pacientes que se encuentran en unidades de hospitalización convencional con diagnósticos como sepsis grave, shock séptico, disfunciones orgánicas agudas e incluso patologías tan supuestamente específicas como el Síndrome de Distrés Respiratorio Agudo. Se ha cifrado en más de un 50% el número de pacientes hospitalizados que no recibieron un tratamiento óptimo antes de su admisión en la UCI, como evitable el ingreso en la misma en el 40% de los casos (y más recientemente han descrito como un 70% de los pacientes con una mortalidad predicha superior al 30% no fueron admitidos en UCI, recibiendo tratamiento en hospitalización convencional.
Ante esta situación se evidencia la necesidad de un enfoque amplio de hospital, más equitativo para el tratamiento de los pacientes en riesgo, clasificándolos según el nivel de atención requerida y no según donde se encuentra el paciente. La hospitalización del enfermo grave debe ser entendida como continua antes y después del ingreso en UCI ya que la atención al paciente hospitalizado debe ser asegurada a lo largo de toda la evolución clínica del paciente, desde su admisión hospitalaria hasta su alta domiciliaria.
Es un hecho conocido que las situaciones de riesgo vital suelen estar precedidas de alteraciones fisiopatológicas detectables y prevenibles como las alteraciones de la frecuencia cardiaca, la presión arterial, la frecuencia respiratoria, la oxigenación el ritmo de diuresis o el nivel de conciencia cobrando mayor importancia en las enfermedades “tiempo-dependientes”, como la sepsis, el síndrome coronario agudo y la parada cardiorrespiratoria. El concepto de precocidad está tomando cada vez mayor importancia hasta tal punto que las recomendaciones del European Resuscitation Council para el manejo de la parada cardiorrespiratoria incluyen como primer eslabón de la “cadena de supervivencia”, la instauración de medidas encaminadas a la prevención de la parada cardiaca, mediante la detección de alteraciones fisiopatológicas que ocurren previamente.
Por lo tanto parece evidente que la atención clínica anticipada a los enfermos ingresados en zonas de hospitalización convencional, en situación de riesgo, podría influir favorablemente en el curso clínico y en el pronóstico de su enfermedad. Si la condición clínica fuera lo suficientemente grave, el ingreso en la UCI se adelantaría, evitando demoras innecesarias en su tratamiento y si por el contrario la condición clínica lo permitiera se podría mediante una reorientación diagnóstica o una intensificación de las medidas terapéuticas, en el lugar en que se encuentra ubicado el paciente, con un seguimiento estrecho protocolizado del mismo conseguir una mejoría clínica que evitara el ingreso en la UCI permitiéndonos gestionar mejor los recursos sanitarios disponibles (camas de UCI).
Son necesarios, entonces, sistemas de trabajo que permitan la detección precoz de enfermos graves y potencialmente graves, en cualquier localización del hospital, pudiendo así actuar en las fases iniciales de la enfermedad, antes de que el deterioro esté establecido todo ello, claro está, en colaboración con los demás profesionales del hospital, el personal de enfermería que juega un papel fundamental ya que pasa más tiempo en contacto con el paciente, y es el encargado de la toma de constantes vitales y en concreto con el médico responsable del paciente
Objetivos del modelo de atención:
En base a todas estas premisas el modelo lo que pretende es:
1.- Mejorar la eficacia:
a) Incrementar la posibilidad de disponer de camas de UCI para actividad programada de riesgo (bien quirúrgica, bien por procedimientos)
b) Reducir en lo posible la mortalidad que pueda ser atribuible a los retrasos de ingreso en UCI o a la necesidad de reingreso.
c) Reducir la aparición de complicaciones en UCI, limitando la aparición de situaciones de enfermo crítico crónico (debido a situaciones de disfunción orgánica progresiva)
d) Mejorar los resultados tras el alta de UCI en situaciones de paciente frágil.
2.- Mejorar la eficiencia:
a) Aumentar la capacidad total de la UCI mediante una reducción de la estancia media de los pacientes
b) Mejorar las decisiones de triage de ingreso en UCI.
c) Reducir los costes asociados a la atención en UCI reduciendo la evolución de los fracasos orgánicos
d) Disminuir los costes relacionados con la necesidad de reingreso en UCI.
Nuestro modelo:
Dado todos estos antecedentes decidimos desarrollar en nuestro centro, un sistema de gestión en Medicina Intensiva basado en la seguridad del paciente gravemente enfermo: el modelo “UCI sin paredes”. Este concepto surge del convencimiento de que debemos intentar mejorar la seguridad del paciente, en todo su proceso de hospitalización (desde su acceso al hospital, hasta el alta hospitalaria, no solo mientras el paciente está ingresado en UCI), intentando mejorar la eficiencia del sistema mediante una utilización racional de los recursos disponibles siendo el punto fundamental la colaboración entre los diferentes servicios médicos hospitalarios implicados en la atención del paciente crítico y del paciente potencialmente grave (Medicina Intensiva, Servicios médicos y Servicios quirúrgicos), y las unidades de enfermería encargadas del manejo de los pacientes en hospitalización convencional
Como se ha comentado previamente cuando un paciente llega al hospital, habitualmente, si este está suficientemente grave acaba ingresando en la UCI y tras la mejoría clínica del mismo, es dado de alta a una planta de hospitalización convencional donde, si la evolución clínica es favorable, permanecerá hasta su alta hospitalaria. De tal forma que la llegada del paciente a la UCI puede ser de forma programada o urgente. Los ingresos programados son mayoritariamente postquirúrgicos de alto riesgo mientras que los urgentes pueden provenir del área de Urgencias y Observación, de una planta convencional de hospitalización o de otro centro hospitalario.En cuanto al destino de los pacientes ingresados en la unidad prácticamente en su totalidad se realiza a una planta de hospitalización. Lo que pretendemos con este modelo de «UCI sin paredes» es transformar el flujo de entrada del canal urgente, posiblemente tardío y atendido por el personal de guardia a una actividad asistencial programada, precoz y mejor repartida entre el personal de la unidad pudiendo aplicarse tanto al área de Urgencias, Observación como en las diferentes plantas de hospitalización
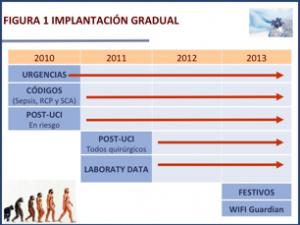
La implantación se realizó de forma secuencial desde el año 2008 empezando inicialmente en el área de urgencias mediante el establecimiento de códigos de atención urgente en patologías “tiempo dependientes” (Código Sepsis, Código Síndrome Coronario Agudo, Código Reanimación Cardiopulmonar). Posteriormente se estableció que diariamente uno de los intensivistas se revisara cada uno de los pacientes ingresados en el área de Observación de Urgencias a través de la historia clínica electrónica (Selene®) además de seguir a los pacientes dados de alta de la UCI a riesgo de mala evolución, en la planta de hospitalización, decidiendo en cada caso la necesidad o no de actuación. En el caso de que la actuación se considerara necesaria se contactaba con el médico responsable del paciente para una evaluación conjunta de la situación clínica y decidir la pauta a seguir a continuación. Tras tres años de actividad se amplió el seguimiento de los pacientes al alta de UCI a todo paciente quirúrgico y se elaboró un sistema informático de identificación de analíticas.
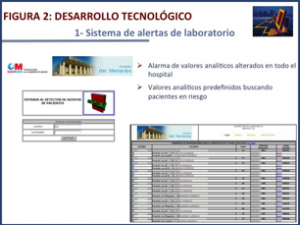
Creamos un sistema electrónico de alarmas, definiendo los indicadores analíticos de gravedad considerados de interés para detectar pacientes potencialmente graves con patologías sobre cuya intervención rápida puede mejorar su pronóstico y reducir la aparición de complicaciones y por tanto costes sanitarios (insuficiencia respiratoria, insuficiencia cardiaca, sepsis, daño miocárdico…). Desde nuestro sistema de información, conectado con el gestor de analíticas se genera diariamente una descarga de todos los datos analíticos solicitados en el hospital sobre el cual se aplica un software (de desarrollo propio) que identifica todas aquellas analíticas que sobrepasan alguno de los límites predefinidos a los cuales se añadieron posteriormente hemocultivos positivos. De esta forma se genera un fichero con el parámetro alterado, su hora de extracción, su valor y se relaciona con la identificación del paciente y su localización.
Diariamente, un intensivista evalúa la necesidad de actuación sobre los pacientes detectados mediante el programa informático descrito, pacientes con riesgo de mala evolución a juicio de otros médicos especialistas diferente de la habitual llamada al intensivista para valoración de ingreso emergente en UCI, pacientes valorados por el intensivista de guardia el día anterior y que el mismo considera subsidiario de seguimiento, pacientes dados de alta de UCI con riesgo de mala evolución.
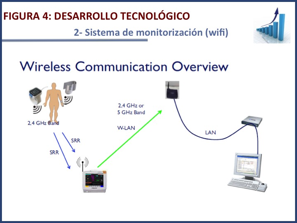
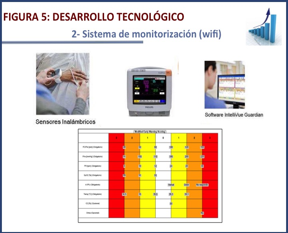
Tras los resultados del estudio before-after que demostró su utilidad ampliamos el proyecto para mejorar el control de las constantes vitales de pacientes en hospitalización convencional a través de un sistema de monitorización en planta convencional, sin cables (wifi), mediante el sistema Guardian® que envía la información a un monitor situado en la propia UCI. Esta monitorización automática de control de constantes vitales en rangos de tiempo predefinidos se aplicó en pacientes dados de alta de UCI para vigilar su evolución clínica en las primeras 24 horas y en algunos pacientes detectados con los sistemas anteriores para evaluar su respuesta a una intervención en planta convencional. Finalmente ampliamos la actividad total a los 7 días de la semana.
En definitiva el concepto “UCI sin paredes” plantea un sistema innovador de gestión de los Servicios de Medicina Intensiva basado en la colaboración de todos los servicios médicos y de enfermería implicados en la atención al paciente durante su hospitalización y en un soporte tecnológico de detección precoz de gravedad mediante protocolos de identificación de pacientes en riesgo de deterioro independientemente de su ubicación en el hospital mediante valoración de constantes vitales, valores de laboratorio y microbiológicos con el objetivo de mejorar la seguridad del paciente crítico en todo el proceso de hospitalización.
Cabe destacar que todo el proceso se ha realizado sin disponer de ningún recurso que no fuera la disponibilidad y dedicación del personal que participa en el proyecto y la implicación de la dirección del centro así como los diferentes servicios clínicos implicados.
El proyecto ha recibido durante estos años diferentes reconocimientos de modo que ha premiado en diferentes certámenes de innovación y gestión sanitaria tanto nacionales como internacionales y fundamentalmente ha sido reconocido por el Ministerio de Sanidad Español y la Unión Europea como una buena práctica en seguridad del paciente por el PaSQ Exchange Mechanism (European Union Network for Patient Safety and Quality of Care).
 Recomendaciones para la aplicación
Recomendaciones para la aplicación
En este momento, podemos decir que hay un importante trabajo por hacer en la detección de gravedad e intervención precoz sobre los pacientes en riesgo de disfunción orgánica. Este trabajo debe adaptarse a las circunstancias de cada centro y debe incluir la formación en detección de gravedad, el trabajo multidisciplinar en el proceso clínico completo de los pacientes y la utilización de sistemas tecnológicos de intervención sobre los parámetros analíticos y las variables fisiológicas monitorizadas, con un uso eficaz y eficiente de la información generada. No solo hay que generar información sino que hay que buscar sistemas de gestión eficiente de esta información.
El enfoque en la UCI del futuro posiblemente pasa por los conceptos de UCI sin paredes, de puertas abiertas y transparentes de modo que el concepto “sin paredes” hace mención a la atención de los pacientes de todo el entorno hospitalario antes y después de su ingreso en UCI y empleo de tecnología para la detección precoz de posible gravedad, el término “de puertas abiertas” a la relación con las familias de los pacientes y también a la colaboración entre los distintos servicios clínicos y de enfermería y “transparente” a la integración real de los resultados de la UCI en el cuadro de mandos general del hospital.
Sin duda el papel de la enfermería es clave en el desarrollo de este modelo asistencial y las funciones pueden ser múltiples (tanto del personal de plantas convencionales como el personal de la propia UCI) dependiendo de las diferentes soluciones organizativas que se puedan adoptar, dependiendo de la estructura y necesidades de cada centro hospitalario así como de la disponibilidad tecnológica.

Desde este espacio, queremos agradecer ,tanto al Dr Gordo como a la Dra Ana Bella, su aportación al blog Nightingale&Co con este interesante proyecto que ya está en marcha y es un todo un éxito.